Residenze per anziani e carenza di personale
Un’ulteriore emergenza nell’emergenza pandemica
Andrea ParmaCostanzo RanciMarco Arlotti | 30 Dicembre 2020
Introduzione
Con la seconda ondata del contagio le residenze per anziani sono tornate nuovamente nell’occhio del ciclone.
La diffusione del virus nelle residenze sembra avere colpito in modo più diffuso non solo i territori già fortemente colpiti nella primavera 2020, ma anche quelle realtà uscite indenni durante la prima ondata pandemica.
In questo quadro, un tema che si è confermato nella sua particolare criticità è quello che riguarda la carenza di personale all’interno delle strutture. Tale questione è, infatti, cruciale non solo perché attorno ad essa ruota (anche in tempi non “pandemici” essendo le residenze servizi fortemente labour intensive) la capacità di garantire adeguati livelli di assistenza e cura a tutela degli anziani, ma anche perché in tempi “pandemici” fra i fattori cruciali che agiscono nel contrasto alla diffusione del contagio (in aggiunta a dispositivi di protezione, ai sistemi di tracciamento e isolamento ecc.) si annovera anche la possibilità di disporre di personale (adeguatamente formato), in modo da evitare – per esempio – processi di “ibridazione” nelle prese in carico fra casi positivi e non.
Già durante la prima ondata, la carenza di personale aveva costituito un forte limite nella capacità delle residenze di fronteggiare la pandemia. Basti pensare che in un terzo (33,8%) delle strutture coinvolte nel primo monitoraggio sulle Rsa condotto dall’Iss (2020) era stata segnalata fra le principali difficoltà riscontrate l’assenza di personale sanitario. Con la seconda ondata la carenza di personale nelle residenze sembra essere divenuta ancora più “calda”, nonchè ulteriormente aggravata dai piani straordinari di assunzione di personale messi in atto dalla sanità ospedaliera. I gridi di allarme sono stati più volte lanciati dalle associazioni di rappresentanza dei gestori di strutture residenziali, che hanno denunciato la progressiva emorragia di infermieri e operatori socio-sanitari dalle strutture verso gli ospedali e le crescenti difficoltà – per questo motivo – nel garantire adeguati livelli di assistenza (Visetti 2020). In alcuni casi – come era già accaduto durante la prima ondata – le stesse strutture hanno dovuto ricorrere all’intervento esterno (come ai medici militari) per garantire il regolare funzionamento dei servizi e dell’assistenza (Salvia 2020).
A partire da queste considerazioni che mostrano l’importante ruolo giocato dagli operatori sul servizio offerto, l’obiettivo di questa nota è quello di tracciare in modo sintetico (a partire dai dati oggi disponibili) alcuni aspetti principali di fondo che caratterizzano, da un punto di vista strutturale, le dinamiche occupazionali nelle residenze per anziani nel nostro paese. E’, infatti, entro tale quadro che riteniamo possa essere, almeno in parte, meglio compreso quanto è accaduto anche durante la seconda ondata pandemica, nonché le principali questioni che rimangono sul tappeto.
Il personale nelle strutture residenziali: un primo inquadramento
Come già messo in evidenza in una nota recentemente pubblicata in questo sito (Reyneri 2020), l’Italia è un paese in cui il livello di occupazione nei settori del welfare è tra i più residuali nel panorama europeo. Questa considerazione vale anche per il settore della residenzialità.
Fra il 2009-2016, secondo i dati Istat, a fronte di un calo del numero di anziani ricoverati del 5% (15.000 unità), il numero di addetti che operano nelle strutture1 è aumentato del 7%.
Questo dato apparentemente lusinghiero va, tuttavia, contestualizzato all’interno di due tendenze fondamentali che possono essere rilevate disaggregando i dati disponibili. Da un lato, infatti, se consideriamo il rapporto fra componenti di lavoro retribuite e volontarie, si è assistito all’interno delle strutture ad un crescente “slittamento” nel profilo dei lavoratori coinvolti dalle prime verso le seconde. Infatti, mentre il numero di operatori retribuiti è rimasto pressoché stabile (+1,9%) ciò che ha trainato in misura decisiva l’incremento degli addetti nelle strutture è stata la componente non retribuita, che ha registrato un incremento di ben il 50% . La loro incidenza sul totale degli operatori delle strutture è passata dall’11,7% del 2009 al 16% del 2016 (senza tuttavia considerare il loro tempo di lavoro).
Dall’altro lato, in parallelo a questa tendenza, come si vede nel grafico 1, si è registrato all’interno della componente del lavoro retribuito un secondo “slittamento” verso profili occupazionali più di carattere tutelare ed assistenziale (+17%), a detrimento tuttavia di quelli medici (-26%), mentre il peso dei profili infermieristici è rimasto praticamente immutato (+0,6%). Si tratta di un dato significativo poiché, nello stesso periodo, le strutture residenziali hanno visto una crescente focalizzazione verso l’alta intensità sanitaria (se nel 2009 il 22% dei ricoverati si collocava in questo tipo di servizio, nel 2016 l’incidenza ha raggiunto il 31%) a fronte del progressivo invecchiamento della popolazione anziana ricoverata e, conseguentemente, del loro profilo di fragilità (Arlotti e Ranci 2020a).
Figura 1 – Personale retribuito nelle strutture residenziali per profilo professionale, variazione % 2016/2009
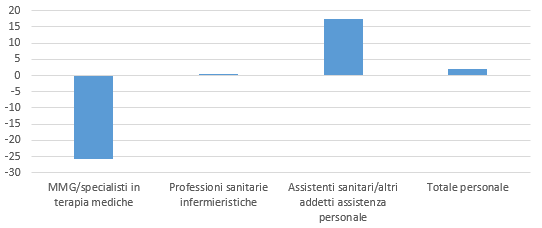
Fonte: elaborazioni su dati Istat “Indagine sui Presidi residenziali socio assistenziali”.
Profili occupazionali e salariali
Per meglio comprendere la condizione occupazionale all’interno delle strutture, focalizziamo ora la nostra attenzione sull’inquadramento contrattuale e i livelli salariali del personale. Per motivi di spazio, ci soffermiamo solo sugli operatori con un profilo più di carattere tutelare ed assistenziale (Oss e Asa) che, come si è visto poco sopra, sono divenuti nel corso del tempo sempre più centrali nella garanzia dei livelli di assistenza e cura all’interno delle strutture.
Nell’analisi, a parità di profilo, le condizioni lavorative di chi è occupato nelle strutture residenziali verranno confrontate con quelle di chi è impiegato all’interno del settore sanitario ospedaliero, in modo da identificarne le principali differenziazioni e similarità.
Partendo dalla condizione occupazionale e considerando l’incidenza dei contratti a tempo determinato, che possono rappresentare una “spia” di potenziali dinamiche di precarizzazione lavorativa, vediamo come la quota di dipendenti con contratti a tempo determinato è particolarmente bassa nei servizi ospedalieri (vedi fig. 2): in media è pari all’8% (nello specifico 7,5% tra gli Oss e 12% tra gli Asa). Nelle strutture residenziali, invece, tale incidenza aumenta in media oltre il 13% nelle strutture che offrono solo assistenza infermieristica, per raddoppiare (16%) in quelle che non hanno un’elevata intensità sanitaria (in questo caso per il profilo ASA con contratti a termine il valore è pari a ben il 23%).
Figura 2 – Incidenza (%) lavoratori con contratto a tempo determinato nel settore dei servizi per anziani, 2017-2018
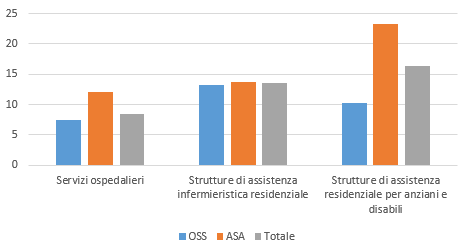
Fonte: elaborazioni su dati Istat (“Indagine sulle forze lavoro”).
Un ulteriore aspetto importante è quello che riguarda la diffusione del part-time, in particolare quando esso si configura come involontario (vedi fig. 3). Anche in questo caso, si conferma un tendenziale peggioramento dell’incidenza del part-time involontario via via che che ci si sposta dal settore ospedaliero a quello della residenzialità, con picchi molto elevati soprattutto fra gli Asa.
Figura 3 – Incidenza (%) part-time involontario sul totale del lavoro a tempo parziale nel settore dei servizi per anziani, 2017-2018
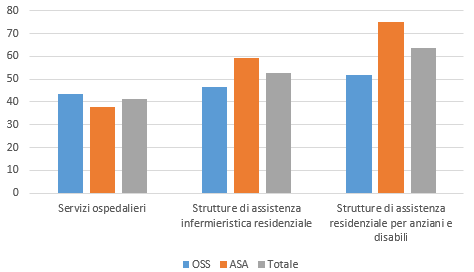
Fonte: ibidem.
Infine, considerando la retribuzione media oraria (stimata dividendo lo stipendio mensile per le ore lavorate dichiarate), si conferma un certo peggioramento della situazione del personale, sempre a parità di profili, passando dall’ospedale al settore della residenzialità (vedi fig. 4). La riduzione nel salario è infatti pari all’8,7% per il personale impiegato nelle strutture di assistenza residenziale.
Figura 4 – Stima retribuzione oraria, valori assoluti in €, 2017-2018
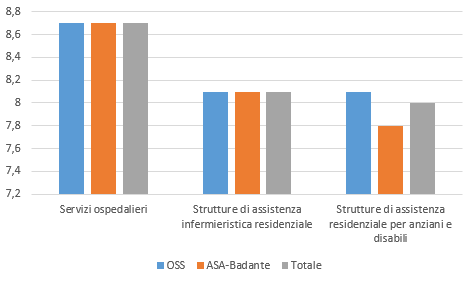
Fonte: ibidem.
Conclusioni
I dati e le variazioni sopra analizzate indicano come, nel corso degli anni, il settore della residenzialità è stato investito, a livello strutturale, da importanti processi di riconfigurazione sotto il profilo occupazionale (occupazione retribuita vs non remunerata; professioni mediche vs assistenza tutelare). Inoltre è emerso come (a parità di profili) lavorare nelle strutture piuttosto che negli ospedali è penalizzate per i lavoratori, sia sotto il profilo contrattuale che salariale.
Quanto indicato nell’introduzione rispetto alle difficoltà occupazionali delle strutture, anche in riferimento allo spostamento di una quota rilevante personale verso il versante ospedaliero, non può che collocarsi all’interno di questo quadro generale ,che vede l’esistenza di una severa questione occupazionale all’interno delle residenze per anziani.
Una questione che purtroppo sembra coerente con quanto emerge anche in altri paesi (Oecd 2020). Il caso italiano presenta ulteriori elementi di problematicità, a causa sia del limitato riconoscimento del settore all’interno della politica sanitaria (che si traduce in scarsi finanziamenti ed investimenti), sia di una certa preminenza di attori privati. E’ infatti ipotizzabile che la forte presenza di una componente di gestori privati (tra cui crescono i soggetti for profit) (Arlotti e Ranci 2020a) determini fenomeni di compressione dei costi attraverso dinamiche di precarizzazione lavorativa e salariale (Gabanelli, Gerevini e Ravizza 2020).
In conclusione, dunque, riteniamo che, in aggiunta al ricorrente richiamo all’eroismo degli operatori quotidianamente coinvolti nella cura delle persone più fragili della nostra società, come nel caso dei lavoratori delle strutture residenziali, sia doveroso oltre che urgente una forte attenzione anche alla loro condizione lavorativa. Il rischio, infatti, è che alla “strage nascosta” che ha colpito le strutture durante la prima ondata pandemica (Arlotti e Ranci 2020c), se ne aggiunga una seconda, cioè quella degli “anziani ignorati” (Visetti 2020) a fronte delle crescenti difficoltà di reclutamento e trattenimento dei lavoratori all’interno di questo settore.
- L’unico dato disponibile sul profilo di occupati è quello complessivo, e non specifico per le residenze per anziani. Tuttavia va tenuto conto come queste rappresentino (all’ultimo anno Istat disponibile: 2016), il 73% sul totale dei posti letto operativi nel settore della residenzialità nel nostro paese.




Articolo molto interessante, ma non vedo nelle conclusioni delle soluzioni a breve e medio termine per gestire la carenza di personale, infermieristico e di supporto, nelle RSA.
Provo a ipotizzarne qualcuna:
1. Adeguamento stipendi a quelli ospedalieri
2. RSA sedi di tirocinio per studenti infermieri, fisioterapisti, OSS, educatori, assistenti sociali
3. Possibilità di accedere a prestazioni extramoenia di personale ospedaliero, soprattutto infermieri, mediante convenzioni con le strutture pubbliche
4. Management professionale, meno spazio a volontari e/o personale pensionato, più utile in altre attività in RSA
5. Sinergie con il territorio per progetti condivisi: Università, scuole, associazioni di volontariato, parrocchie, comuni
6. Accesso a bandi regionali/nazionali/internazionali per finanziare attività di ricerca nelle RSA, al fine di sperimentare soluzioni innovative
7. Fare rete tra RSA in modo da condividere servizi comuni (es. organizzazione turni, formazione, progetti per il miglioramento della qualità assistenziale)
Interessante l’articolo.
Credo che gran parte del problema di assenza del personale e di ‘migrazione’ tra Rsa e ospedali potrebbe essere ‘arginato’ adeguando gli stipendi di tutte le figure professionali che vi operano all’interno a quelli degli stessi lavoratori che operano negli ospedali.
D’altro canto penso che andrebbero anche riviste alcune ‘denigrazioni’ concettuali tra lo svolgere il lavoro in Rsa o in altri ambiti. A tutt’oggi permane una visione ‘culturalmente’ dispari tra le parti
Articolo molto interessante ma sono necessarie delle scelte politiche, sindacali e professionali urgenti e concrete. qualsiasi iniziativa che parta oggi si realizzerà non prima di qualche anno. Alle proposte della collega collega Paola Gobbi, ne aggiungo una.
Favorire la Libera Professione degli infermieri in pensione con sgravi fiscali e contributivi. Aggiungere Benefit tradotti in conciliazione famiglia-lavoro finanziati dalle istituzioni (voucher per asili nido, liste prioritarie per nidi, supporto domestico, ecc). Avviare urgentemente tavoli tecnici istituzionali e sindacali. Rivedere i criteri di assegnazione ai corsi di Laurea Sanitari e Tecnici in base al fabbisogno reale.
Molto interessante l’articolo. Sicuramente andrebbero adeguate le paghe degli operatori che lavorano nelle strutture residenziali o RSA equiparandole a quelle degli ospedali in modo tale da ridurre il turnover di operatori, fenomeno presente nella maggioranza di questo tipo di strutture. Riducendo la “migrazione” del personale inoltre si potrebbe favorire una migliore qualità della relazione operatore-utente. Il personale delle strutture durante la pandemia ha rappresentato e rappresenta ancora oggi un punto di riferimento fondamentale per l’utenza, specialmente nei periodi in cui per motivi di sicurezza sanitaria non è possibile per gli ospiti vedere i propri parenti e/o amici.
Infine credo anche che il ricambio continuo degli operatori possa destabilizzare l’utenza e non favorire un clima ambientale positivo.