Introduzione
I servizi sanitari territoriali, e la medicina di base in particolare, sono in profonda crisi da molti anni, finendo anche per essere additati come il capro espiatorio della pandemia. Viene loro imputato di non essersi adeguati ai cambiamenti della società, della tecnologia sanitaria e dell’informazione, continuando ad operare secondo un modello organizzativo e culturale novecentesco: quello del medico libero professionista singolo. Leggi e progetti di riforma non sono mancati nell’ultimo venti-trentennio, ma sono rimasti al palo. Le Case della salute, proposte dalla ministra Turco nel 2007, sono state sperimentate solo in 10 regioni. Le UCCP (Unità complesse di cure primarie) introdotte dal ministro Balduzzi nel 2012, non sono decollate, sia perché legiferate “a invarianza di spesa”, sia per l’ostilità dei sindacati medici, sia per la subalternità dello Stato e delle Regioni nel sottoscrivere l’accordo collettivo nazionale (ACN), che regola i rapporti tra il SSN e i medici di medicina generale (MMG) prestatori di “lavoro autonomo, continuativo e coordinato”.
Sono stati inseriti nel PNRR 2 miliardi di investimenti nelle Case di comunità (CdC), in cui dovrebbero operare medici generalisti, pediatri, specialisti ambulatoriali, infermieri, riabilitatori e altri professionisti sanitari, definiti i modelli a “perno e raggi” (hub & spoke) con tanto di standard per 1000 abitanti, senza aver prima verificato il realismo della proposta: i MMG saranno obbligati ad operare in questi centri, lasciando i propri ambulatori, su cui hanno investito, oppure le CdC rimarranno semi-deserte? Prossimità e comunità (case, ospedali, farmacie, infermieri di comunità) sono divenute il mantra di questi tempi, ma rischiano di essere pura poesia, se non si guarda realisticamente a ciò che è permesso fare, ai sensi della convenzione. Perché è la convenzione sottoscritta tra lo Stato e i MMG che fa fede, ben al di là delle leggi. Evitando anche proposte irrealistiche, come il passaggio al rapporto di dipendenza di tutti i medici convenzionati, che non sarebbe accettato sul piano culturale, politico e sindacale – almeno per il presente – oltre che risultare ingestibile sul piano operativo. Non è il tempo di proporre grandi stravolgimenti, perché basterebbero piccole norme per avviare da subito grandi cambiamenti, come si propone nella conclusione.
Il groviglio dell’assistenza distrettuale
L’assistenza primaria è l’evoluzione più recente del concetto e della prassi della general practice nata in Inghilterra nell’800. Il general practitioner è figura a sé, che si differenzia tanto dal physician (medico internista), quanto dal surgeon (chirurgo), perché non si occupa di problemi specialistici di organi e apparati, ma dell’insieme dei problemi di salute delle persone, di cui conosce la storia e la psicologia.
È il medico di primo contatto per i problemi di salute, che mette in rapporto con il sistema sanitario (gatekeeper), è il gestore della salute (clinical manager) e l’acquirente delle prestazioni per conto dei propri pazienti (commissioner). L’OMS ha definito l’assistenza primaria (primary health care) nella Dichiarazione di Alma Ata (URSS) del 1978. Nella visione dell’OMS è considerata essenziale e universale, perché risponde ai bisogni primari di salute e dev’essere accessibile a tutte le persone e famiglie.
L’assistenza primaria rientra nel LEA “Assistenza Distrettuale”, che ormai assorbe oltre metà della spesa del SSN (52,3%), più dell’ospedaliera (43,5%) e in forte crescita rispetto a prima della riforma (34% nel 1977). Il settore dell’assistenza territoriale è molto esteso, complesso e disarticolato. Comprende circa 94.000 medici a rapporto semi-libero professionale con il SSN, organizzati secondo sette tipi di convenzioni, tre forme di remunerazione e differenti livelli retributivi. Al suo interno si possono enucleare due aree1:
1. l’assistenza di base, che comprende:
- medici di medicina generale (n. 42.428),
- pediatri di libera scelta (n. 7.408),
- medici di continuità assistenziale (n. 17.617),
- medici di emergenza territoriale (n. 2.962),
- medici di medicina dei servizi (n. 1.569),
per un totale di 71.984 medici e un numero sconosciuto di infermieri e amministrativi;
2. l’assistenza specialistica che abbraccia 22.667 tipi di unità, un dato eterogeneo comprendente 14.967 medici specialisti interni, 6.797 branche specialistiche private esterne e 903 strutture ambulatoriali, diagnostiche e di laboratorio degli ospedali pubblici – perché sono tre le modalità di erogazione della specialistica. Escluse le prestazioni di laboratorio e diagnostica, il 50% dell’attività specialistica è svolto dagli ospedali pubblici, il 30% dalle strutture e professionisti esterni e solo il 20% dagli specialisti ambulatoriali interni2.
Il numero dei medici territoriali è simile a quello degli ospedalieri dipendenti dal SSN (96.220), ma la differenza fondamentale è data dal rapporto di lavoro, che è subordinato e di pubblico impiego per i secondi, e semi-libero professionale per i primi. La convenzione prevede infatti una serie di istituti contrattuali tipici del rapporto dipendente (ad es. il diritto di sciopero, il pagamento dei contributi previdenziali da parte dell’ASL) e di benefici economici (ad es. il concorso alle spese dell’ambulatorio, dell’infermiere e dell’amministrativo). Tuttavia il punto nodale non è la non-subordinazione al Direttore di Distretto sanitario, quanto piuttosto l’inerzia e l’assenza di programmi, indirizzi e risorse da parte di (numerose) regioni e aziende sanitarie, che lasciano vegetare l’assistenza primaria nello status quo.
L’evoluzione della medicina di base
La medicina di base è passata negli ultimi settant’anni attraverso tre linee evolutive: (i) la suddivisione dei compiti, una volta eseguiti dal medico generico, in attività svolte da più figure professionali; (ii) il passaggio dall’esercizio in forma singola alla medicina in gruppo o in rete con altri simili; (iii) l’integrazione del medico generalista con altri medici specialisti e professionisti sanitari.
In principio era il medico generico, che operava da solo nel proprio ambulatorio e svolgeva molte funzioni. Il suo ruolo e le sue funzioni sono state codificate nel 1943, quando fu istituito l’INAM, che erogava “l’assistenza sanitaria generica domiciliare e ambulatoriale”. L’accordo del 1966 istituì il servizio di guardia medica festiva e quello del 1973 di guardia medica notturna. L’assistenza pediatrica fu creata nel 1975 e nel 1978 si firmò il primo accordo-tipo nazionale, che introduceva il rapporto ottimale di 1 MG ogni 1.000 residenti, il massimale delle scelte (1.500 assistiti), la remunerazione a quota capitaria e la medicina di gruppo, come espediente per far rientrare nei parametri i medici oltre il massimale. Nel 1979 fu firmata la prima convenzione con i medici dei servizi, addetti alla medicina scolastica, dello sport, alle vaccinazioni e nel 2005 sarà creata la convenzione per i medici di emergenza sanitaria.
Le associazioni tra i medici sono emerse molto lentamente – tanto da essere ancora poco diffuse – e hanno assunto due forme (tav. 1): quelle monoprofessionali tra MMG e/o PLS, che dal DL 158/12 sono definite AFT (Associazioni funzionali territoriali) e quelle multiprofessionali tra MMG, specialisti ambulatoriali e altri professionisti sanitari definite UCCP. La medicina di gruppo e le UCCP operano in una struttura fisica (e sono definite “strutturate”) – un ambulatorio con 3-4 studi medici per i MMG in gruppo, una Casa della salute o un Presidio territoriale di assistenza per le UCCP. Esistono poi anche associazioni “non-strutturate” (associazioni semplici, in rete e équipes territoriali) i cui medici si coordinano per problemi e obiettivi di interesse del Distretto sanitario. Forse sei tipologie di associazione sono eccessive e andrebbero sfoltite.
Tav. 1 Evoluzione di alcuni istituti negli ACN della medicina generale. Anni 1978-2018
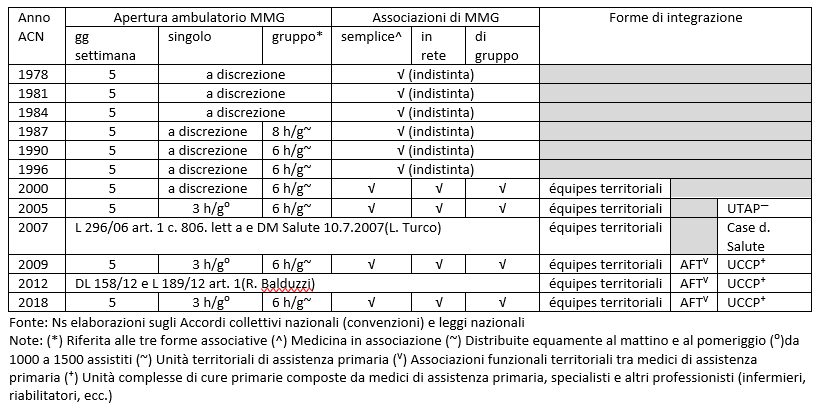
La medicina di gruppo o in associazione, dopo il 1978, viene gradualmente regolamentata fino alla convenzione del 2000 che formula l’articolato ancora in vigore: i) l’associazione è “libera, volontaria e paritaria”, ii) i rapporti tra i membri e la suddivisione delle spese sono disciplinati da un accordo interno; iii) ogni medico dev’essere disponibile a svolgere la propria attività nei confronti degli assistiti degli altri medici; iv) sono individuate tre forme associative: la medicina in associazione, in rete e di gruppo.
La medicina in associazione semplice prevede solo la condivisione di linee guida, momenti di revisione della qualità e l’apertura di almeno uno studio fino alle ore 19.oo, ma i medici continuano ad operare nei propri ambulatori. Possono associarsi da 3 a 10 medici. La medicina in rete richiede la presenza di uno studio in cui svolgere alcune attività comuni, come la gestione condivisa della scheda sanitaria individuale, la connessione in rete e l’utilizzo di procedure telematiche. I medici operano nei propri studi e valgono gli stessi parametri e obblighi. La medicina di gruppo prevede invece una sede unica del gruppo, articolata in più studi medici, l’utilizzo di personale infermieristico e di segreteria comune, la gestione informatizzata della scheda individuale e un numero massimo di 8 medici. Le tre forme associative ricevono una maggiorazione della quota capitaria e contributi per il costo del personale infermieristico e amministrativo. A livello nazionale nel 2019 il 68% dei MMG (28.944 su un totale di 42.428 MMG) opera in qualche forma associativa3, con punte massime dell’86% in PA di Trento, dell’84% in Veneto e Emilia-Romagna e minime del 19% in Friuli-VG, del 40% in Calabria e del 48% in Campania. Circa 1/3 dei medici continua quindi a lavorare in forma singola. La percentuale dei pediatri è simile (67%).
Le (vere) associazioni multiprofessionali compaiono nell’accordo nazionale 2005, che prevede la possibilità per le Regioni di costituire le UTAP (Unità territoriali di assistenza primaria). Nel luglio 2007 la ministra della Salute Turco con il DM 10.7.2007 avvia la sperimentazione di queste forme integrative con le Case della salute, per cui stanzia 10 milioni di euro. Sono strutture polivalenti in cui sono presenti i medici di cure primarie, gli specialisti ambulatoriali, gli infermieri, i tecnici di riabilitazione e di prevenzione, gli amministrativi, il laboratorio analisi, la radiologia, il CUP e devono essere aperte 24h/24h e 7 giorni/7. Se le CdS e le future CdC sono la struttura fisica in cui medici e altri professionisti si integrano, le UCCP sono invece le modalità di prestazione del lavoro da parte dei medici, regolate dagli accordi nazionali e regionali. Secondo una recente indagine della Camera dei Deputati, le Case della salute sono 493 e sono attive in tredici regioni: 124 in Emilia-Romagna, 77 in Veneto, 76 in Toscana, 71 in Piemonte, 55 in Sicilia, 6 in Molise, 4 in Liguria, 1 in Basilicata, nessuna in Lombardia, Trentino AA, Friuli VG., Campania, Puglia.
La fase di rilancio delle UCCP sarebbe dovuta avvenire con l’art.1 DL 158/12 (la cd riforma Balduzzi) che disponeva l’adeguamento del futuro ACN alle nuove norme. Dopo un blocco decennale, il primo ACN 2016-18 si limita invece ad aggiornare il trattamento economico, senza recepire le nuove norme, che quindi non sono ancora vincolanti per i MMG. Il recepimento della norma4, infatti, non è automatico, ma il risultato di una (dura) contrattazione tra lo stato e le organizzazioni sindacali, che a volte vede lo stato cedere, come in questo caso, in cui i sindacati medici, con la richiesta al governo di ben 7 successivi atti di indirizzo, sono riusciti a modificare le posizioni della delegazione regionale trattante) (!). Si aggiunga poi l’interpretazione capziosa dell’art. 8 c.1.m.ter da parte delle OS come adesione obbligatoria alle UCCP “a mezzo del sistema informativo”, che non li obbliga ad uscire dal proprio studio, ma solo a collegarsi in rete, o ancora l’introduzione in alcuni accordi regionali dell’adesione puramente facoltativa per comprendere come dopo 9 anni la riforma dei servizi territoriali e le CdS non siano ancora decollate.
Conclusioni e proposte
Da questo breve excursus si possono trarre alcune conclusioni. L’esercizio dell’assistenza primaria in forma singola è ancora prevalente in diverse regioni italiane e in media il 32% dei medici lavora ancora da solo. Nonostante i continui proclami di legge e le intese Stato-Regioni sulla continuità assistenziale 24 h/giorno e 7/7 giorni, gli ambulatori dei MMG continuano ad essere aperti – da contratto – solo per 3 ore al giorno (se singolo) o per 6 ore al giorno (se in gruppo) (tab. 1), il che può indurre i pazienti a ricorrere al pronto soccorso in caso di bisogno urgente. Il modello UCCP dell’integrazione nelle Case della salute o simili è rimasto al palo, in molte regioni.
Da questa analisi possono scaturire alcune proposte di impatto immediato, se solo si avesse la volontà di tradurle in pochi articoli di legge e/o di accordo nazionale, in fase di rinnovo.
La prima proposta è di rendere obbligatoria l’adesione dei MMG all’associazione semplice – la forma meno impegnativa – così che l’insieme dei medici garantisca l’apertura per 12 ore al giorno per 5 giorni/settimana (con compensazione per le visite dei pazienti dei colleghi). Se almeno 4 medici si associano, le 60 ore settimanali dovute sarebbero sufficienti per l’apertura continuativa dalle h 8 alle h 20 per 5 giorni. Di conseguenza, i pazienti dovrebbero rivolgersi all’ambulatorio di uno dei MMG per i piccoli interventi urgenti e imprevisti e il pronto soccorso rimandare i pazienti al loro medico o, in alternativa, fare pagare interamente le prestazioni erogate, salvo i casi di grave urgenza (es. infarto, ictus, fratture). È necessario però ampliare lo spettro delle prestazioni erogabili dal MMG (Allegato D dell’ACN), remunerarle adeguatamente e dotare l’ambulatorio della strumentazione diagnostica minima (apparecchio per ECG, ecografia, auto-analizzatore), con almeno un medico capace interpretare i dati.
Una seconda proposta riguarda la costituzione di UCCP e CdC collegate anche a specialisti convenzionati esterni, sia pure privati. Queste strutture extra-ospedaliere sono diffuse capillarmente sul territorio, specialmente nei centri urbani di alcune regioni (Lombardia, Veneto, Lazio, Puglia, Basilicata, Calabria, Sicilia, Sardegna) ed erogano un volume di attività (21%) simile, se non superiore, a quello degli specialisti interni. Non tenerne conto equivale a penalizzare i numerosi pazienti che vi si rivolgono. La pianificazione regionale e aziendale dovrebbero prima di tutto valutare la domanda e l’offerta di prestazioni specialistiche in ogni Distretto, la disponibilità di strutture e spazi adeguati e attivare quindi le UCCP in modo bilanciato tra strutture pubbliche e private. I medici di assistenza primaria potrebbero lavorare in associazione anche all’interno di queste CdC accreditate. Nei confronti degli specialisti esterni l’Azienda sanitaria dovrebbe fissare dei tetti ai volumi di prestazioni erogabili per evitare fenomeni di consumismo e induzione della domanda.
Da ultimo, lo Stato dovrebbe avere il coraggio di non firmare il prossimo accordo nazionale con i MMG se non sarà introdotta una norma chiara che renda obbligatoria – e incentivata – la partecipazione dei medici di assistenza primaria alle UCCP di tipo “perno” (hub) nelle aree urbane, secondo una delle tre forme associative previste. Per le aree rurali e scarsamente popolate il modello delle CdC andrebbe ripensato a fondo o adattato. Senza questi passi necessari, c’è il rischio di costruire in tutt’Italia 1.288 nuove Case di comunità, che rimarranno sfitte.
- In questo articolo non si considerano l’assistenza domiciliare, semi- e residenziale
- fonte: Ministero della Salute
- I dati sono disponibili dal 2007, ma purtroppo non sono suddivisi per i tre tipi di associazione
- Desidero ringraziare il dr. Michele De Giacomo, responsabile tecnico della SISAC, che mi ha chiarito gli aspetti normativi e contrattuali del rinnovo dell’ACN. L’interpretazione dei fatti e i giudizi espressi, ovviamente, sono solo di mia responsabilità




Mi duole rilevare che in questo paese i politici si limitano a fare discorsi generali ma vuoti. Difficilmente fanno proposte precise, concise e concrete come quelle che si possono leggere nell’articolo.
In questi tempi la medicina territoriale è diventata la parola “magica e risolutiva” dei problemi sanitari del paese.
I politici non hanno mai parlato con un medico di base appena uscito dall’università e letteralmente sbattuto sul territorio? Sanno quali problemi i pazienti devono superare per poter parlare con il proprio medico di famiglia ed ottenere un minimo di assistenza? Guai a voi persone anziane, sole o povere…..