La commissione Bilancio del Senato ha confermato all’unanimità l’emendamento che prevede un finanziamento (20 milioni di euro per ciascuno degli anni 2018, 2019 e 2020), volto al riconoscimento economico della figura del caregiver familiare. Caregiver è il termine comunemente usato per designare le persone che prestano gratuitamente assistenza informale a parenti, amici, vicini di casa che non siano autosufficienti. La misura in considerazione limita il finanziamento alla sfera familiare: è previsto un supporto economico per la persona che assiste e si prende cura del coniuge, di una delle parti dell’unione civile tra persone dello stesso sesso o del convivente di fatto, di un familiare o di un affine entro il secondo grado, o di familiare fino al terzo grado che non sia autosufficiente, sia ritenuto invalido o sia titolare di indennità di accompagnamento.
Per l’Italia questa decisione costituisce un passaggio estremamente importante nel riconoscimento di una figura che per decenni ha colmato il bisogno di assistenza di una popolazione che è invecchiata molto rapidamente. Il nostro Paese è infatti il primo in Europa per percentuale di over 65 (22%) seguito da Grecia e Germania. I bisogni di cura degli anziani hanno da sempre potuto contare sul welfare familiare, in particolare sull’assistenza fornita dai figli e soprattutto delle figlie, tuttavia i cambiamenti demografici in atto suggeriscono che questo modello non è più sostenibile negli anni a venire.
L’articolo prende spunto da queste considerazioni per fornire una panoramica sulla situazione di chi offre gratuitamente cure agli anziani in Italia e in Europa e per analizzare brevemente le varie misure messe in atto da diversi Paesi europei al fine di supportare questi “donatori di cure”.
Le previsioni demografiche e l’aumentato bisogno di cure: quale impatto sui caregiver
L’invecchiamento della popolazione è associato ad un progressivo deterioramento dello stato di salute degli anziani: con il progredire dell’età aumenta l’insorgenza di patologie croniche e degenerative, che limitano l’autonomia del singolo e accrescono il suo bisogno di cure. Il problema che i Paesi occidentali si troveranno ad affrontare a partire dalla metà del prossimo decennio consiste nel raggiungimento della soglia degli ottant’anni da parte dei primi baby boomers1. Questa coorte, oltre ad essere molto più consistente rispetto alle precedenti, ha generato meno figli per nucleo familiare e ad una età più avanzata, perciò il rapporto fra genitori anziani e figli che offrono cure subirà un restringimento al denominatore, con meno figli a disposizione per ogni genitore e possibilmente impegnati anche sul fronte genitoriale. La dinamica per i prossimi sessant’anni è spiegata efficacemente dalla figura 1, che mostra la configurazione della piramide delle età, riferita rispettivamente agli anni 2014 e 2080. Il massiccio restringimento delle coorti di popolazione relative all’età attiva e la formazione di un blocco monolitico che ingloba un’accresciuta porzione di anziani e “grandi anziani”2 destano preoccupazioni circa la sostenibilità di un modello di assistenza che finora ha potuto contare sulla provvisione di cure informali da parte dei figli nei confronti dei genitori anziani.
Tav. 1 – Piramide dell’età, EU 28 – anni 2014-20180
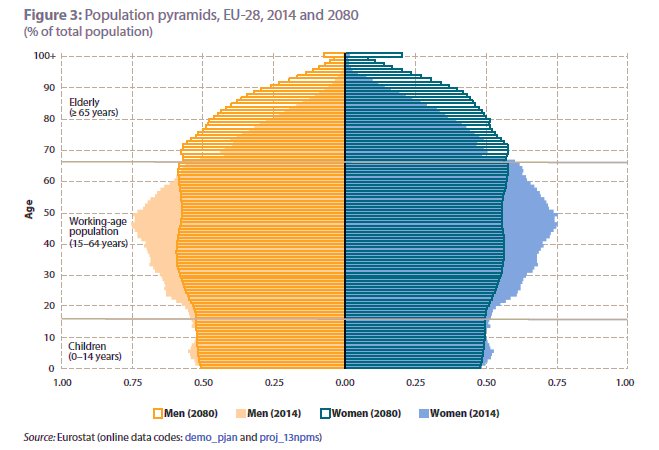
Fonte: Eurostat, 2015
La categoria delle figlie femmine (età media fra i 45 e i 65 anni) risulta essere la più rappresentata nella cura degli anziani (Brenna, Di Novi, 2013). Queste sono spesso schiacciate fra le responsabilità verso i figli non ancora autonomi o i nipoti e l’assistenza ai genitori anziani e per questo definite, insieme ai loro coetanei, “generazione sandwich”. Fornire cure informali ai genitori anziani può essere particolarmente gravoso in termini di scelte allocative, poiché il tempo dedicato ad assistere un congiunto è sottratto, volontariamente o per necessità, ad altre attività come il lavoro, la dedizione alla propria casa e ai figli o ai nipoti, il tempo libero. Sul fronte finanziario, dover rinunciare ad un reddito da lavoro e/o a progressi di carriera, può causare insicurezze economiche nel lungo periodo (Fahle e McGarry, 2017). In termini di distribuzione delle risorse dover assistere un familiare non autosufficiente può aumentare il divario fra ricchi e poveri, laddove la necessità di cura non venga colmata dai servizi sul territorio ma dalla scelta obbligata di rinunciare ad un reddito da lavoro all’interno del nucleo familiare.
In diversi Paesi europei è mancata una programmazione dei servizi che tenesse conto dei cambiamenti demografici in atto, e di conseguenza le risposte assistenziali sono state fornite soprattutto all’interno del nucleo familiare. L’emendamento al varo in questi giorni, sebbene limitato nella sua consistenza finanziaria, potrebbe offrire maggiori garanzie per tutelare le famiglie a basso reddito. Altre possibili misure per tutelare i lavoratori caregiver e sostenerli per un periodo che in genere è limitato nel tempo (una media di 5 anni a livello europeo, SPRU, 2009) potrebbero essere focalizzate su una maggiore flessibilità del lavoro in termini di orario e aspettative, in modo da permettere al caregiver di mantenere nel lungo periodo la propria occupazione.
Preoccupazioni sorgono anche per le ripercussioni in termini di salute fisica e mentale sperimentate dai caregiver. Parecchi studi riportano l’insorgenza di fenomeni depressivi legati alla sensazione di inadeguatezza e alla fatica di prendersi cura degli anziani, specie se il ruolo assistenziale è prolungato nel tempo. L’espressione che forse meglio descrive lo status di caregiver, in particolare se si tratta di una donna appartenente alla generazione sandwich, è quello utilizzato da Dolliver (2000) in un articolo divulgativo: “overwhelmed”, ovvero “sovraccarico”, “sopraffatto”, “schiacciato”, tutti termini che indicano una sensazione di inadeguatezza o impossibilità nell’affrontare il lavoro di cura. Questa sensazione emerge particolarmente nei casi in cui la figlia caregiver non possa contare su una rete di servizi sul territorio, per cui la responsabilità di cura ricade quasi esclusivamente su di lei, portando a fenomeni di isolamento e burn-out (Brenna, Di Novi, 2015 e 2016).
Politiche europee a sostegno dei caregiver
Come hanno reagito i diversi Paesi europei al fenomeno dell’invecchiamento della popolazione e quali sono le politiche attivate per sostenere i caregiver nel loro difficile compito di cura? In via generale è mancata una risposta omogenea all’accresciuto bisogno di cure e le politiche attivate rispecchiano le conformazioni delle società presenti a diverse latitudini, rispettivamente indicate come non family centred nei Paesi del Nord Europa e family centred nei Paesi del Sud Europa. I Paesi dell’Europa settentrionale ormai da diversi decenni hanno implementato una serie di riforme istituzionali con l’obiettivo di tutelare, anche dal punto di vista legale, l’anziano. In Svezia, ad esempio, è il Comune che per legge è responsabile dell’assistenza e del benessere degli anziani. Il Social Service Act, che ha riformato il sistema di welfare svedese nel 1980 ed è stato recentemente aggiornato, stabilisce la responsabilità economica delle Istituzioni nella cura del soggetto anziano e riconosce l’importanza, tramite contributo finanziario, delle cure informali. Queste riforme hanno necessariamente comportato sforzi economici notevoli per i Paesi dell’Europa settentrionale che infatti dedicano quote cospicue di PIL alla Long Term Care. A supporto di queste misure, l’evidenza mostra che in queste Nazioni la scelta di assistere i genitori anziani non comporta conseguenze negative sulla salute auto-riportata delle figlie caregiver, anzi può comportare maggior benessere, dovuto alla soddisfazione di essere utili ai propri familiari (Di Novi et al., 2015).
A livello di singolo Stato membro, un suggerimento per aiutare il caregiver ad orientarsi nel difficile percorso di cura dell’anziano viene dal Belgio, dove nel 2002 sono stati introdotti programmi di coordinamento delle figure professionali (infermieri, medici specialisti, servizi di riabilitazione) che devono assistere il paziente a domicilio. Queste misure sono particolarmente utili in quanto evitano al caregiver il compito di contattare diversi centri assistenziali per ottenere tutte le cure necessarie. La difficoltà quotidiana di chi assiste un parente anziano nei Paesi, come l’Italia, dove i servizi territoriali non garantiscano una adeguata “presa in carico” del soggetto non autosufficiente, consiste in due diversi passaggi. Innanzitutto è necessario individuare il percorso di cura più adatto: per l’Italia la mancanza di coordinamento fra ospedale e medicina territoriale costituisce un primo ostacolo; qualora sia individuato il percorso di cura, il caregiver si trova disorientato (perché scarsamente informato) sulla possibilità di accesso ai servizi territoriali esistenti e alle figure professionali più indicate. Programmi di coordinamento delle cure a domicilio come quelli attivati in Belgio potrebbero rappresentare una valida misura. Alternativamente, si potrebbe pensare all’implementazione di specifici sportelli informativi distribuiti sul territorio, che istruiscano il caregiver circa la presenza e la possibilità di accesso alle cure di lunga durata.
Passando all’esperienza di altri Paesi, in Germania, dove il Sistema Sanitario è basato sulle assicurazioni sociali, a partire dal 1995 sono previste polizze obbligatorie per la Long Term Care e ogni Fondo Sociale è tenuto a mantenere una quota separata per questo tipo di cure. In Austria e Germania, sono state istituite misure di “respite care” (ovvero un periodo di riposo per il caregiver abituale sostituito temporaneamente da personale qualificato) per cercare di alleviare il lavoro di cura. Sempre in Germania è attivo un servizio di supporto psicologico per i caregiver che ne facciamo richiesta e inoltre sono previsti servizi a domicilio supplementari per aiutare chi assiste i malati di Alzheimer.
Nei Paesi del Sud Europa, in particolare in Italia, Portogallo, Grecia e Spagna, che dedicano alla Long Term Care quote minime di PIL, la cura degli anziani poggia prevalentemente sulle spalle delle famiglie e programmi strutturali di riforma della rete di servizi, così come politiche volte a riconoscere e sostenere il ruolo del caregiver informale, stentano a decollare (European Commission, 2014). In Italia, le politiche destinate agli anziani sono insufficienti a coprire il fabbisogno di cure; esiste inoltre un problema di deresponsabilizzazione a livello locale, dovuto alla mancanza di un confine preciso riguardo alla competenza dei servizi (se sociali o sanitari) per la presa in carico dei soggetti anziani (EOP, 2010). Un rapporto della Commissione Europea attribuisce all’Italia il primato per la percentuale maggiore (77,4%) di persone non autosufficienti che non sono coperte da alcuna tipologia di assistenza formale (in casa di cura o a domicilio); come conseguenza il numero dei caregiver informali è particolarmente elevato, con una stima che si aggira intorno ai 4 milioni per il 2013 (European Commission, 2014). L’Italia inoltre si distingue dagli altri Paesi europei per un uso sproporzionato di cash benefits: circa il 50% delle risorse pubbliche destinate agli anziani è rappresentato dall’erogazione dell’assegno di accompagnamento (533 euro), che viene devoluto dall’INPS a prescindere dal reddito del beneficiario e senza un vincolo di destinazione. Come conseguenza, per le famiglie con un reddito medio alto, si è creato negli anni un mercato di assistenza non qualificata, a basso costo e prevalentemente in nero, che vede come protagonisti i lavoratori immigrati. Per i nuclei familiari dove il costo della badante rimane ancora troppo elevato, rinunciare ad un reddito da lavoro per assistere un congiunto anziano può comportare difficoltà economiche. I finanziamenti stanziati con l’ultimo emendamento, sebbene costituiscano un segnale molto forte nel riconoscimento del valore sociale di chi offre cure informali, sono al momento esigui e non riescono a finanziare la totalità dei caregiver. Si auspica che vengano utilizzati per supportare le famiglie a basso reddito, in modo da evitare una sperequazione delle risorse da attribuire al fenomeno dell’invecchiamento. Visti i trend demografici in atto, rimane l’esigenza di riformare i servizi territoriali, nella consapevolezza che il modello di welfare familiare non sarà più sostenibile negli anni a venire.



