Questo articolo è stato pubblicato anche su LombardiaSociale.it
Come stanno vivendo questa emergenza i caregiver, ossia coloro che si prendono cura di una persona, solitamente un familiare, che ha bisogno di aiuto in modo continuativo? In quali condizioni si trovano? Quali esigenze esprimono? E quali indicazioni possiamo trarne per la “fase 2” appena iniziata?
Abbiamo provato a dare voce ai tanti caregiver familiari che si prendono cura di una persona anziana o con disabilità. In Italia sono oltre 7,3 milioni (Istat) e di loro sappiamo ancora poco. Per farlo, abbiamo messo insieme le forze dei diversi enti che hanno promosso l’indagine: l’Associazione per la Ricerca Sociale (ARS) assieme ad Acli Lombardia, VillageCare e le sezioni lombarde di: Legacoop, Spi Cgil, Fnp Cisl, Ordine degli Assistenti Sociali, Auser, Anteas. La ricerca è stata realizzata nell’ambito del progetto “Time to Care” finanziato da Fondazione Cariplo.
Abbiamo sfruttato la rete, strumento prezioso durante il lockdown. Con un questionario online, tra il 14 aprile e il 3 maggio, abbiamo raggiunto quasi mille persone (esattamente 958). Un questionario che è diventato occasione per dire, parlare, sfogarsi: desideri chiaramente palpabili nelle domande che abbiamo lasciato “aperte”. Le 958 persone che hanno risposto al questionario lo hanno fatto collegandosi al link messo a disposizione e fatto girare dei diversi enti coinvolti. Non costituisce un campione rappresentativo dei soggetti definibili “caregiver” nel nostro paese, ma per numerosità e distribuzione costituisce uno spaccato conoscitivo inedito in queste difficili settimane.
Chi sono i caregiver che hanno risposto
Sono donne, e in misura schiacciante: nell’85% dei casi. Un po’ di tutte le età, nel senso che è una condizione che si distribuisce sia tra i giovani (ma sono pochi, solo 2 su 10, coloro che hanno meno di 50 anni) sia tra gli ultra 60enni (un caso su tre). C’è una forte concentrazione tra i 50 e i 60 anni, fascia che racchiude il 46% dei caregiver, e l’età media è di 57 anni.
Le risposte sono arrivate prevalentemente dalle regioni del Nord (nell’83% dei casi), meno dal Centro (12%), e in misura ancora inferiore da Sud e Isole (5%).
Fino al mese di febbraio, due caregiver su tre lavoravano. Per la maggior parte di questi, però, da allora le cose sono cambiate: uno su quattro ha ridotto le ore di lavoro, altrettanti hanno temporaneamente sospeso l’attività lavorativa mentre il 6% l’ha persa definitivamente.
Chi sono le persone aiutate
In quasi nove casi su dieci la persona assistita ha più di 65 anni e l’età media è di 79 anni. Le persone sotto i 65 anni di età sono meno numerose (12%), rappresentando una disabilità giovane e adulta che in ogni caso assorbe livelli di impegno pari e a volte maggiori di quelli richiesti da una persona anziana.
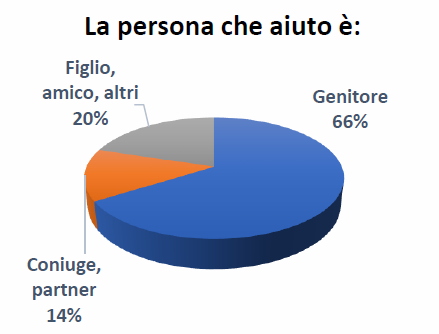
Nella maggior parte dei casi la persona assistita è il genitore del caregiver o il coniuge, come mostra il grafico che segue. Residuali, ma presenti, sono i caregiver nei confronti di “amici”. A dimostrazione che le dinamiche di aiuto non riguardano necessariamente solo i consanguinei, ma una dimensione relazionale più ampia, che ha fatto parlare di “iperfamiglia” (A. Camilli, E se ricominciassimo dall’iperfamiglia? in “Internazionale”, 29 aprile 2020).
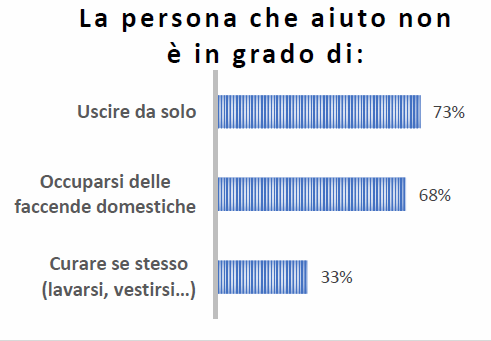
Il grado di dipendenza da un aiuto era già elevato prima del Covid-19. Lo abbiamo indagato facendo riferimento alle tre attività riportate nel seguente grafico a barre: gli aspetti maggiormente critici riguardano la mobilità (uscire da solo è cosa impervia nel 73% dei casi) e occuparsi delle faccende domestiche (cucinare, pulire la casa, ecc.). Un ambito – quest’ultimo – particolarmente critico nelle settimane di lockdown.
Lo sapevamo già, ma questa indagine lo rimarca ancora di più: in Italia il legame tra chi aiuta e chi viene aiutato, nella cerchia dei legami familiari, è molto, molto stretto. Metà dei caregiver coabitano con la persona che viene aiutata, mentre un altro 33% abita comunque nello stesso Comune. Per avere un’idea, in Europa la convivenza dei caregiver con la persona aiutata riguarda solo l’11% dei casi, mentre il 44% abita nel raggio di 5 chilometri (database Share, 2017). In due terzi dei casi – inoltre – l’aiuto prestato, prima dell’emergenza Covid-19, era quotidiano, ma vediamo cosa è successo dopo.
Che cosa è cambiato nell’emergenza Covid-19
Per quasi la metà dei caregiver (45%) l’emergenza Covid-19 ha aumentato il carico di aiuto. Per che cosa?
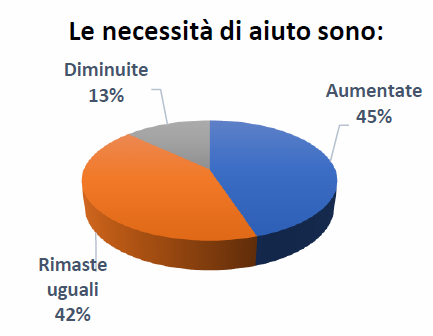
Principalmente per offrire compagnia: un dato che fa riflettere sul livello di solitudine di moltissime situazioni, dove il bisogno, prima che pratico (fare la spesa, fare lavori domestici e così via) è quello di avere una persona vicina, che sia lì, presente. Parliamo di aiuto relazionale, psicologico, emotivo, che risulta più diffuso rispetto ad altre esigenze più concrete, e che sembra ridimensionare l’importanza dell’aiuto a distanza, di cui si è parlato molto in queste settimane.
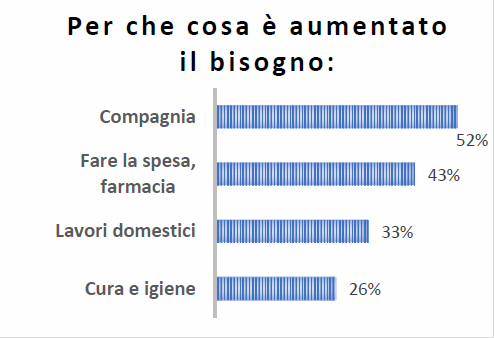
Durante l’emergenza Covid la persona in stato di bisogno ha usufruito poco di assistenza da parte del Comune (5% dei casi), raramente da parte di volontari (9%), un po’ di più ma sempre marginalmente da servizi dell’Asl (12%). Molti hanno viceversa sofferto per la chiusura di centri diurni (per anziani o disabili) e per la riconfigurazione, per i pochi che ne usufruivano, dell’assistenza domiciliare. Solo il 17% dei caregiver ha usufruito (o ha intenzione di farlo) di giornate aggiuntive di permesso ex l. 104/92 previste dal decreto Cura Italia.
La badante che non c’è più
Poco più di un terzo (36%) dei caregiver dichiara che l’anziano assistito veniva seguito da una badante. Che conseguenze ha avuto l’emergenza Covid su questo aiuto? Il rapporto di lavoro è stato interrotto in più di un quarto dei casi (27%), mentre nell’11% dei casi il suo orario è stato ridotto.
La chiusura del rapporto di lavoro (che può essere per licenziamento del datore di lavoro o per dimissioni del lavoratore) apre due drammi: quello di lavoratrici che rimangono disoccupate, condizione che nel lavoro domestico è poco sopportabile, soprattutto se a lungo, e famiglie le cui necessità rimangono scoperte, e i cui bisogni rischiano di comprimerle ancora di più.
L’Italia che aiuta chiede servizi
Questo è, fra tutti, il dato che ci ha colpito di più. Nelle domande sugli aiuti possibili siamo sempre stati abituati a risposte che danno un primato agli aiuti monetari, meglio se liberi da vincoli.
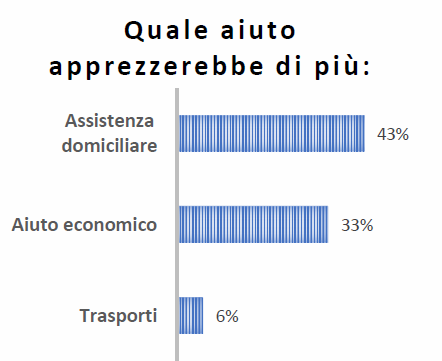
Qui troviamo una risposta diversa. Al primo posto i caregiver chiedono servizi, quei servizi domiciliari che molti di loro, anche prima del coronavirus, non hanno mai visto. Lo desidera quasi metà di loro.
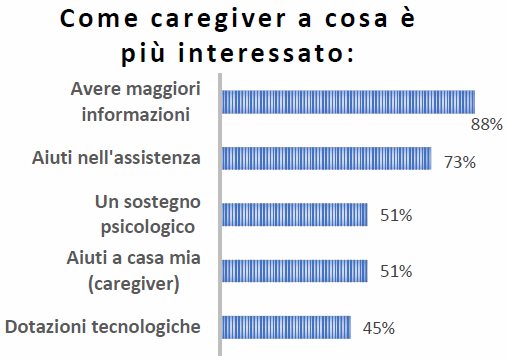
E colpisce anche che la cosa che interessa di più ai caregiver sia avere informazioni su ciò che il territorio offre, prima che aiuti concreti: un aiuto a rompere l’isolamento, la mancanza di conoscenze, per sapere che cosa effettivamente si muove nella prossimità del contesto di vita. Altri tipi di aiuto a cui si è interessati (vedi grafico seguente) sono, in ordine di frequenza: aiuti nell’assistenza alla persona in stato di necessità, un sostegno psicologico (a se stessi e alla persona aiutata), aiuti nella propria casa, infine un aiuto per avere dotazioni tecnologiche più potenti (computer, internet…).
Abbiamo poi indagato la propensione a usare tecnologie di aiuto a distanza, per monitorare lo stato di salute della persona che assiste (es. apparecchi di telecontrollo, telesoccorso ecc.). L’interesse è tiepido: la maggior parte dei caregiver si dichiara non interessata (due su dieci) o sì ma solo se fossero gratuiti (42%). Una esigua minoranza (6%) dichiara di usarli già.
Per concludere
In sintesi, crediamo che questa indagine faccia emergere almeno tre elementi:
- La preferenza della realtà dei caregiver verso aiuti concreti (aiuti domiciliari, informazioni) rispetto ad aiuti di tipo monetario;
- Un lavoro privato di cura (badanti) in fase di profonda ridefinizione e ristrutturazione, con oltre un quarto dei rapporti chiusi. Una realtà che potrà beneficiare di un provvedimento, in discussione al momento di scrivere, di regolarizzazione, che potrebbe dare una possibilità di inclusione alle molte condizioni di irregolarità che si sono accumulate negli anni;
- Infine, la presenza di “caregiver” di persone con disabilità giovani e adulte. Abituati ad associare questo termine e questa figura agli anziani, ci ha colpito la presenza, tra i rispondenti, di un numero non marginale di genitori di persone con disabilità: segno che anche in questa realtà chi aiuta vuole farsi sentire e dove il bisogno di “aiutare chi aiuta” emerge pressante.
Post scriptum: messaggi nella bottiglia
In una domanda finale, aperta, abbiamo dato la possibilità di aggiungere osservazioni sul momento attuale. Hanno risposto in 180. Ne esce la rappresentazione di un mondo. Una rappresentazione che vale tanto quanto i numeri finora presentati. Difficile farne una sintesi, perché ogni storia è a sé. E tuttavia colpisce la fatica diffusa, il sentirsi sotto pressione quotidianamente, soprattutto nelle situazioni di convivenza, i drammi della solitudine, dell’isolamento quando non addirittura dell’abbandono di persone che non escono di casa da anni, la complicazione a fare qualsiasi cosa, il dispiacere per i servizi frequentati e chiusi.
Il racconto è quello di famiglie sole, spaesate perché povere di riferimenti – talvolta autoreferenziali nelle poche aspettative che esprimono. È la realtà di un impegno muto perché poco abituato a viversi come tale, ad esternare i propri sentimenti e le proprie esigenze. Una realtà lontana dai servizi di welfare, più rassegnata che rivendicativa, che vogliamo continuare a ricercare, a scoprire. Anche a loro, in questa emergenza, dobbiamo essere grati.




Abbiamo bisogno di:
Soldi
Assistenza domiciliare
Assistenza sanitaria
Il resto é fuffa
Una caregiver da anni e anni.
Sosteniamo, ampliano e valorizziamo i servizi di assistenza domiciliare.Come emerge da questo bel lavoro è un servizio prezioso che dove arriva da supporto concreto, conforto fiducia, evitando talvolta situazioni di totale emarginazione. Che rende sostenibili situazioni pesanti, che accompagna in percorsi difficili. Bisogna però investire di più in questo settore, valorizzare il lavoro degli operatori ,assistenti sociali e operatori socio sanitari, riconoscendone la professionalita’, evitando turn over e precarietà. Ciò significa prevedere appalti che tengano conto della qualità del servizio offerto, evitare carichi di lavoro insostenibili, prevedere formazione continua e garantire integrazione socio sanitaria.
I caregiver familiari da sempre vivono una realtà insostenibile soprattutto quando i legami familiari sono fragili e il caregiver e allo stesso tempo disoccupato/a e al contempo gravato di carico familiare .
Sensibilizziamo le istituzioni e le scuole maggiormente