L’Adi alla prova del PNRR
Effetti per la Lombardia tra rischi e opportunità
Laura Pelliccia | 23 Dicembre 2022
Questo articolo è stato pubblicato anche su lombardiasociale.it
Introduzione
La Missione 6 del PNRR prevede tra i vari interventi quello del potenziamento dell’assistenza domiciliare, nell’ottica di fare diventare il setting del domicilio il luogo privilegiato di cura, con l’ambizioso obiettivo di servire il 10% degli anziani. Nelle ultime settimane sono circolate alcune prime ipotesi del decreto di riparto delle relative risorse da cui emergono alcuni primi dettagli sugli aspetti applicativi di tale processo ormai alle porte. È utile fare il punto sulla situazione dell’Adi in Lombardia anche in prospettiva comparata con le altre regioni, per poi discutere quale potrebbe essere l’impatto del PNRR su questo settore. È utile ricordare che, il quadro che dovrebbe guidare questo processo è quello della riforma dell’assistenza agli anziani non autosufficienti, impegno assunto dal nostro Paese proprio nell’ambito del PNRR.
Le caratteristiche dell’Adi lombarda nel panorama nazionale, alla vigilia del PNRR
Qual è il livello di diffusione dell’ADI?
Secondo i dati diffusi dalla più recente Griglia Lea1 (il sistema di monitoraggio con cui vengono valutate e comparate le regioni), in Lombardia nel 2019 sono stati assistiti in Adi circa il 2,7% degli anziani (fig. 3, colonna azzurra), un dato tendenzialmente in linea con la media nazionale. Si ricorda che tale valutazione tiene conto esclusivamente delle prese in carico più qualificate, ovvero delle cure domiciliari integrate (quelle che assicurano almeno un accesso a settimana). Secondo questa metodologia le regioni che presentano la maggiore diffusione del servizio risultano, nell’ordine il Molise, la Sicilia, la Basilicata, l’Abruzzo e il Veneto.
Con quale intensità vengono assicurati gli interventi domiciliari?
Per monitorare l’Adi non basta contare il numero di assistiti, ma è necessario comparare anche i livelli di intensità assistenziale, una proxy della frequenza con cui vengono assicurati gli accessi. Secondo i dati recentemente diffusi da Agenas (Fig. 1), nel nostro Paese il 40% degli assistiti riceve interventi “di base”, ovvero meno di 4 accessi al mese, il 23% interventi di primo livello (tra i 4 e i 9 accessi al mese), il 23% di secondo livello (tra i 10 e i 15 accessi al mese), il 3% interventi di terzo livello (tra i 16 e i 18 accessi mese e l’11% più di 15 accessi/mese (quarto livello). La Lombardia risulta abbastanza in linea con i risultati nazionali (fatta eccezione per una maggiore incidenza della classe II a discapito della classe I). Le regioni con una maggior incidenza del livello “base”, ovvero dell’assistenza poco intensiva, sono la Toscana, l’Emilia Romagna e il Veneto.
Figura 1 – Distribuzione dell’Adi per livelli di intensità assistenziale, 2019
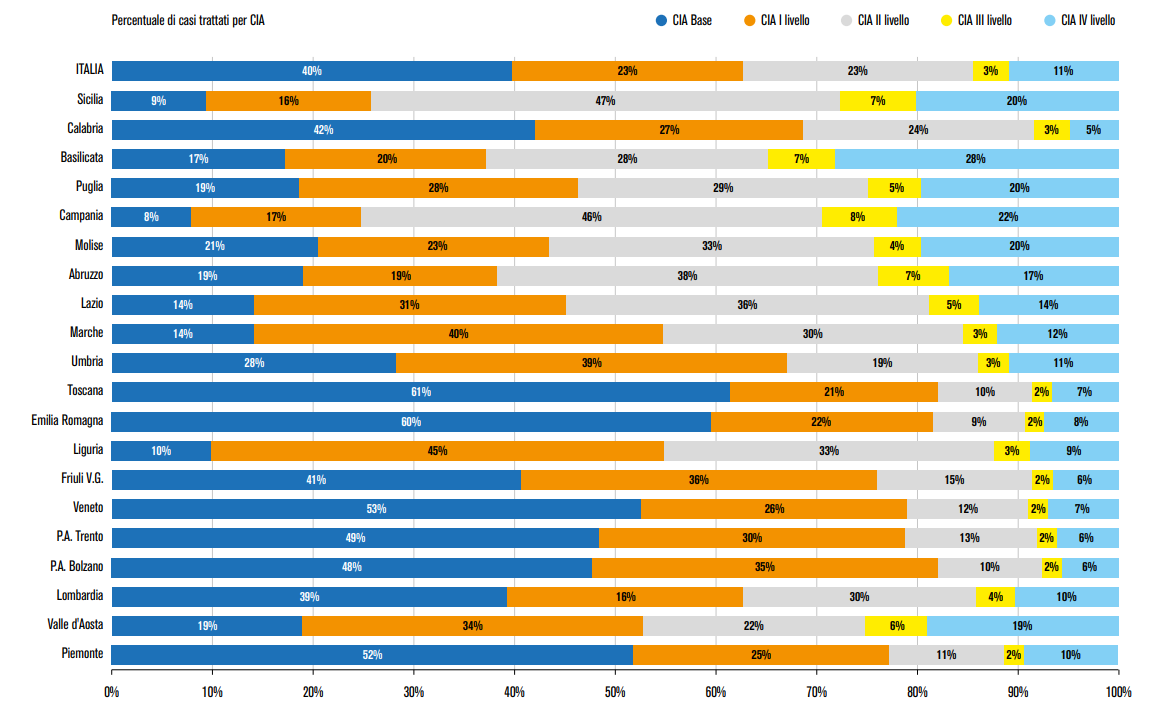
Fonte: Agenas, Monitor n. 45
Altre fonti (annuario SSN, 2019) testimoniano che il numero di ore per caso in Lombardia è inferiore alla media nazionale sia per quanto riguarda il complesso dei diversi target di utenza (13 vs 18 ore annue) che per la sola utenza anziana (15 vs 18 ore).
Con quale mix professionale avviene l’erogazione?
Secondo la ricostruzione dell’Agenas sui soli livelli di Adi più intensiva (le cure domiciliari integrate), a livello nazionale, la figura professionale che maggiormente contribuisce all’Adi è quella dell’infermiere, seguita dal fisioterapista. Il contributo dei medici (inclusi gli MMG) è quasi il 30% nelle classi di intensità inferiore; al crescere del CIA aumenta il contributo degli OSS. La particolarità della Lombardia è quella di non considerare il contributo dei MMG2; al crescere dell’intensità assistenziale aumenta invece il contributo dei medici palliativisti, figura che incide in maniera più rilevante rispetto al resto del Paese; particolarmente elevato anche il peso dei fisioterapisti/logopedisti. In ogni caso, nei livelli più intensivi, è evidente la multiprofessionalità.
Tabella 1 – Il mix professionale in ADI, Italia e Lombardia a confronto, valori percentuali
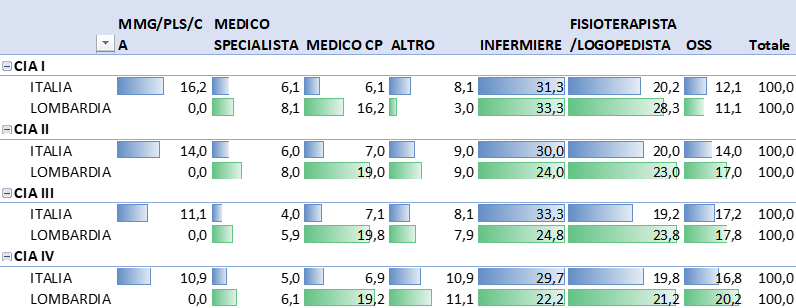
Ns elaborazione su dati Agenas, Monitor n. 45
Come cambieranno le cure domiciliari con il PNRR?
Il PNRR è ormai alle porte, dal momento che, secondo il cronoprogramma depositato dal governo a Bruxell, gli interventi della Missione 6 dell’assistenza domiciliare (ovvero le azioni che nel 2026 porteranno ad assistere in ADI il 10% degli anziani) avrebbero dovuto essere operativi già dal 2022. È utile ricordare che queste azioni erano state anticipate, in piena fase 1 della pandemia, dal DL 34 che aveva assegnato risorse aggiuntive alle regioni per il potenziamento della propria assistenza domiciliare, attraverso assunzioni di personale delle aziende sanitarie pubbliche3, integrazioni che le manovre di finanza pubblica hanno confermato anche per gli esercizi successivi (per la Lombardia valgono circa 67 milioni) con corrispondente attesa di potenziamento del numero di assistiti. Il PNRR ha ripreso queste logiche e, sotto lo slogan “casa come primo luogo di cura”, ha definito un piano di potenziamento delle cure domiciliari. Nell’ultimo bimestre sono circolate alcune prime ipotesi di provvedimenti applicativi del PNRR per l’ADI. Va precisato che ad oggi non è stato ancora raggiunto in sede di Conferenza Stato Regioni un accordo sul riparto dei circa 2,7 miliardi che, il PNRR ha stanziato per le regioni per l’arco 2022-20254. Nel proseguo si farà riferimento all’ipotesi di riparto circolata a fine ottobre5 che, appunto, potrebbe essere oggetto di successive modifiche. È in ogni caso di grande interesse perché, al di là delle cifre puntuali assegnate alle regioni (che come premesso potrebbero modificarsi), è indicativa delle logiche che questo processo intende promuovere per il prossimo triennio. La fig. 1 riporta l’ipotesi di Road map per la Lombardia, secondo l’ipotesi di riparto circolata a ottobre. Innanzi tutto occorre sottolineare la rapidità con cui dovranno essere raggiunti gli obiettivi. A livello nazionale, ci si aspetta che l’obiettivo di 800.000 anziani aggiuntivi da prendere in carico rispetto all’utenza del 2019 sia raggiunto per il 37% nel 2022, cifra che sale al 65% nel 2023, per arrivare al 93,4% nel 2024 e centrare l’obiettivo del 100% nel 2025. Il cronoprogramma per la Lombardia rispecchia le tempistiche individuate per tutte le regioni. La figura 3 illustra la situazione di ogni regione ante e post PNRR.
Il secondo aspetto da sottolineare riguarda i volumi da raggiungere. Secondo la ricostruzione ministeriale, rispetto ai circa 92mila anziani assistiti in Lombardia nel 2019, nel 2026 la regione dovrà realizzare a un più che raddoppio dell’utenza (circa 133.000 anziani in più). La logica di distribuzione degli obiettivi PNRR alle regioni sembra essere, innanzi tutto quella di voler colmare i divari territoriali, assegnando obiettivi più ambiziosi (e corrispondenti risorse) alle regioni che oggi manifestano un maggior ritardo nello sviluppo dell’Adi in termini di diffusione del servizio rispetto alla platea dei potenziali beneficiari. In ogni caso, almeno il .40% delle risorse PNRR dovrà essere assicurato al Mezzogiorno. Infine si prevede che nel riparto dell’obiettivo si terrà conto anche della numerosità degli anziani di ogni regione (rispetto al dato nazionale)6. La Lombardia come anticipato presenta una diffusione del servizio abbastanza in linea con la media nazionale e, in ogni caso, raggiungere il 10%, significa un più che raddoppio del numero di anziani attualmente assistiti. È necessario precisare come saranno contati questi assistiti. Come premesso, fino ad oggi, ai fini delle verifiche per la Griglia Lea, non si teneva conto di tutta l’Adi erogata dalle regioni, ma solo dell’Adi più qualificata, ovvero le casistiche per le quali veniva assicurato almeno un accesso a settimana7, escludendo dunque le prese in carico (dette di livello base) che – proprio perché garantivano una bassa frequenza degli accessi- non rappresentavano l’ADI vera e propria (quella multiprofessionale/multidisciplinare/integrata), ovvero non rientravano nelle “cure domiciliari integrate”, così come definite dal DPCM Lea. A livello nazionale in media il numero di anziani assistiti in cure domiciliari integrate si aggira sul 2,5%; se invece consideriamo anche le prese in carico di livello base, ovvero la parte di ADI estemporanea/prestazionale, la media si aggira intorno al 5%. La Lombardia è abbastanza in linea con questa situazione nazionale (fig. 3).
Il disegno del PNRR è stato quello di individuare alcuni regioni benchmark, ovvero le regioni che – secondo l’accezione estensiva del concetto di ADI, ovvero conteggiando non solo l’Adi più qualificata, ma anche le attività meramente prestazionali- presentano una maggiore copertura di questo servizio: Emilia-Romagna, Veneto e Toscana sono risultate le regioni da prendere a riferimento e da emulare per costruire il modello a cui il Paese intende puntare. L’obiettivo del Pnrr sarà quello di consentire a tutte le regioni di raggiungere i risultati delle regioni di riferimento sia in termini di copertura che di intensità assistenziale (elemento su cui le tre regioni di riferimento non eccellono nel panorama nazionale, si veda Fig. 1 ). Negli allegati al PNRR si legge che, sulla base dei dati di queste tre regioni, si stima che il 60% dei nuovi assistiti in ADI riceverà solo un accesso al mese, il 20% tre accessi al mese, il 10% 7 accessi al mese, e il 4% 12 accessi al mese; solo al 6% degli anziani saranno assicurate cure palliative domiciliari con almeno 15 accessi al mese. Tenuto conto della predetta distribuzione degli assistiti di Emilia-Romagna, Veneto e Toscana, è stato stimato che ogni nuovo assistito abbia un costo di circa 1977€, driver per la distribuzione dei relativi finanziamenti (alla Lombardia dovrebbero essere assegnati a titolo di PNRR oltre 400 milioni nel prossimo triennio). Purtroppo tali valutazioni non hanno tenuto in alcun modo conto dell’intensità assistenziale, elemento che il PNRR non sembra voler promuovere. Insomma, più Adi per tutti, a prescindere dall’intensità del servizio. Una scelta che, rispetto all’obiettivo di riforma dell’assistenza agli anziani non autosufficienti, elemento cardine dello stesso PNRR, non sembra del tutto coerente: la condizione di non autosufficienza meriterebbe interventi multiprofessionali e intensivi, il rischio è invece quello di uno sviluppo dei soli interventi estemporanei/prestazionali. Peraltro, il sistema di monitoraggio prefigurato nel decreto attuativo per verificare se le regioni hanno raggiunto i propri obiettivi sembra conteggiare tutti gli anziani allo stesso modo a prescindere dall’intensità: quindi, per assurdo, l’obiettivo potrebbe essere raggiunto anche attraverso nuove prese in carico meramente prestazionali (ad esempio è sufficiente erogare un prelievo domiciliare all’anno per considerare l’anziano assistito). Le regioni che volessero investire in assistenza qualificata non vedrebbero valorizzati e riconosciuti i propri sforzi. Questi timori che il PNRR possa sviluppare logiche distorsive (tanti numeri di scarsa qualità) non possono che interessare anche la Lombardia. È probabile che il dover potenziare in maniera così repentina il numero di assistiti, possa ingenerare comportamenti di massimizzazione del numero di utenti a discapito dell’intensità dell’assistenza. Questi fenomeni potrebbero essere amplificati se si considera la generale criticità legata al reperimento di personale, elemento che potrebbe indurre a distribuire l’attuale numero di accessi su una più amplia platea di assistiti. Ci si domanda se, in un sistema già oggi particolarmente frammentato, con evidenti difficoltà al raccordo tra ADI e SAD, l’attivazione delle logiche del PNRR possa significare una maggiore integrazione o, come è più probabile, un solo potenziamento delle componenti cliniche e prestazionali.
Infine, è doveroso segnalare un aspetto che, in un sistema come quello lombardo, può comportare un elemento di particolare criticità, è la scelta degli operatori da coinvolgere con le risorse del PNRR. Nella versione di decreto di riparto in corso di discussione sembrerebbe che lo sviluppo dell’ADI debba avvenire attraverso “le organizzazioni pubbliche e accreditate”: l’ipotesi non sembra dunque voler tener conto del contributo a questo servizio degli enti privati. Si ricorda che sono proprio gli enti del terzo settore – più che le aziende sanitarie pubbliche – ad aver sviluppato una maggiore expertise nei confronti dei bisogni legati alla non autosufficienza e che, escluderli, potrebbe significare una perdita di opportunità rispetto all’obiettivo di riforma e rispetto alla capacità di fare rete tra tutti gli attori. Il potenziamento dell’Adi degli erogatori pubblici è coerente con le logiche del DM 77 di sviluppo dei servizi del territorio (l’Adi è un servizio obbligatorio delle case di comunità), obiettivo che, comunque, non è necessariamente antagonista al potenziamento delle risposte di tutti gli operatori.
Figura 2 – La road map dell’Adi PNRR per la Lombardia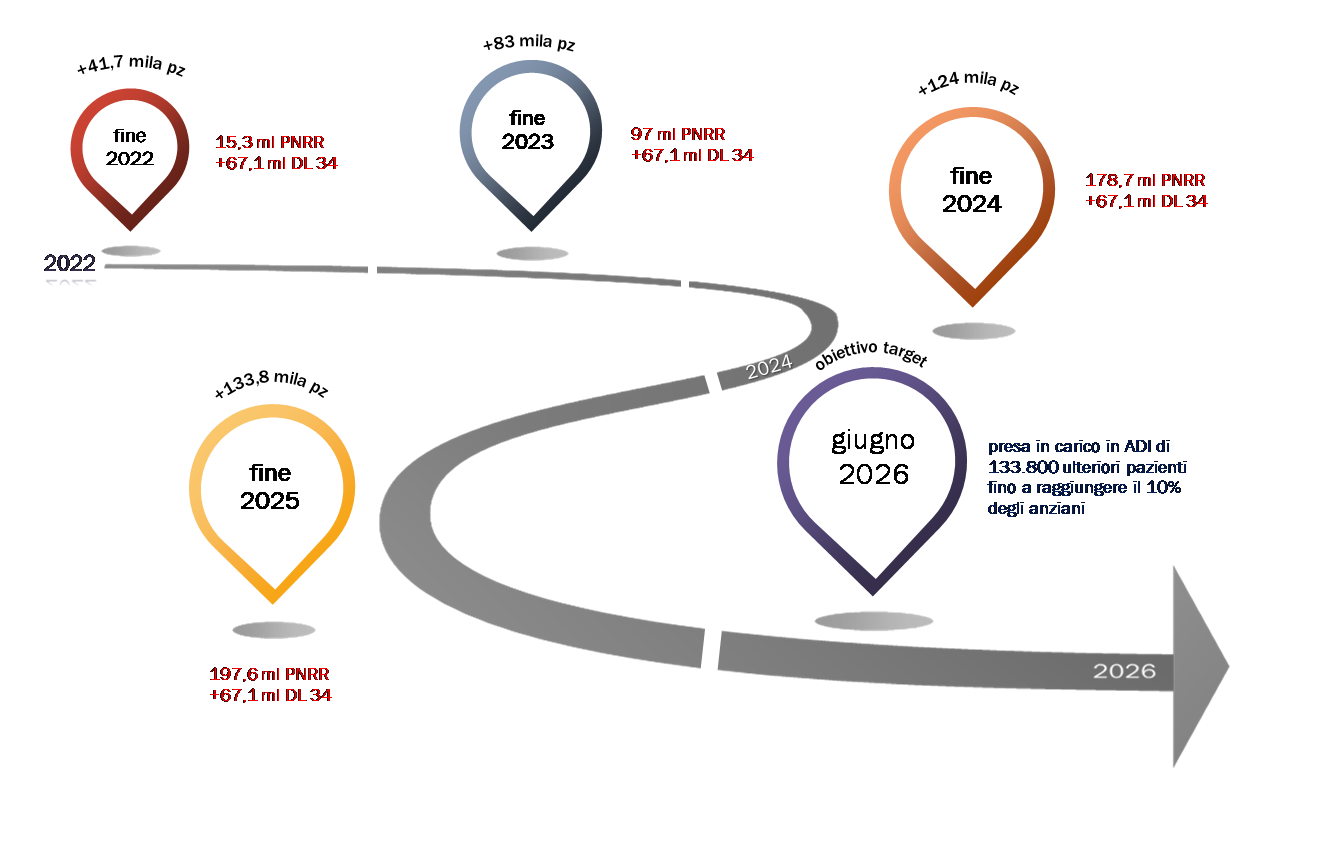
Ns elaborazione su ipotesi decreto di riparto ottobre 2022
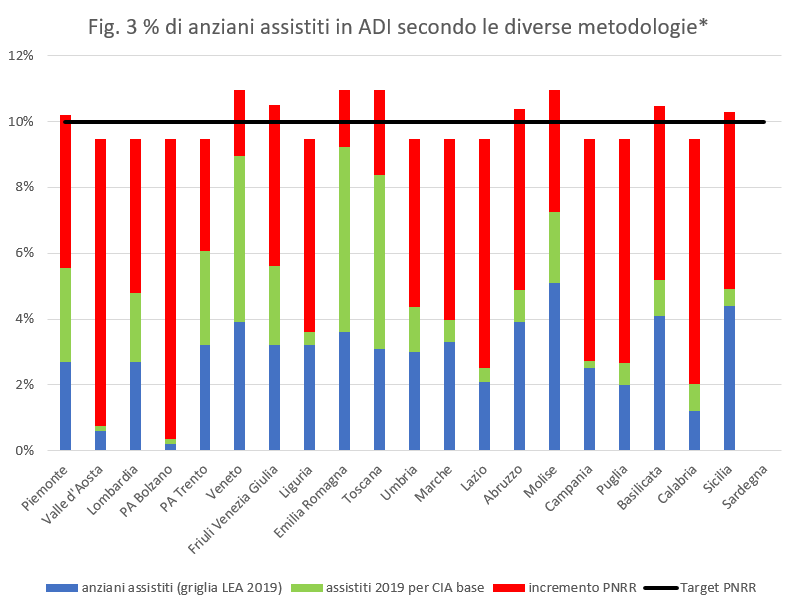
*La baseline del PNRR considera, oltre agli assistiti ai fini della griglia Lea, anche gli assistiti in CIA base, quindi la somma delle colonne azzurre e verdi.
Ci si auspica che i limiti sopra evidenziati possano essere motivo per ripensare le logiche del PNRR anche nell’ottica del più ampio obiettivo della riforma dell’assistenza agli anziani di imminente approvazione. Il DDL depositato dal governo Draghi prevede proprio l’istituzione dell’Adiss (una forma di raccordo tra Adi e Sad per favorire l’unitarietà delle risposte al domicilio della filiera sanitaria e di quella sociale) e il riconoscimento della specificità dei bisogni domiciliari legati alla condizione di anziano non autosufficiente, attraverso risposte “su misura” che assicurino durata e intensità adeguati.
- Monitoraggio dei LEA attraverso la cd. Griglia LEA. Metodologia e Risultati dell’anno 2019
- Potrebbe essere spiegato con una mancata rilevazione nel flusso SIAD di questa tipologia di professionisti, a differenza dei comportamenti delle altre regioni
- Inclusi gli infermieri di comunità i cui finanziamenti del DL Rilancio avrebbero dovuto essere utilizzati per circa la metà per assunzioni di personale per ADI.
- Cfr Assistenza domiciliare al palo: i 2,7 mld del Pnrr ancora fermi in Stato-Regioni. Ok invece a Piano antibiotico resistenza e riparto fondi PanFlu – Quotidiano Sanità (quotidianosanita.it)
- Pnrr. Per l’assistenza domiciliare arrivano 2,7 mld. Ecco gli obiettivi per ogni regione – Quotidiano Sanità (quotidianosanita.it)
- Il 75% delle risorse PNRR sarà ripartito in base all’incidenza della popolazione anziana regionale sul dato nazionale e il 25% in base alla distanza della regione dall’obiettivo target.
- Secondo la classificazione introdotta dalla Commissione Mattone Domiciliare nel 2006, poi recepita attraverso l’istituzione del SIAD, si distingueva, a seconda della frequenza degli accessi (rapporto tra giornate di effettiva assistenza al domicilio e durata della presa in carico), su quattro livelli di intensità assistenziale




Molto molto interessante!